空気感染に関する、廃棄すべき6つの通説
「飛沫は100μm以上」など、ちょっとショックな内容ですが、全体的にリーズナブルな議論です 2021.10
Dismantling myths on the airborne transmission of severe acute respiratory syndrome coronavirus-2 (SARS-CoV-2)
Published online 2021 Jan 13. J Hosp Infect. 2021 Apr; 110: 89–96.
空気感染の用語(飛沫、飛沫核、エアロゾル、微粒子)の定義や使用に混乱が見られ、空気感染の議論が進まない原因となっている。用語の定義をはっきりさせる必要がある。
飛沫(large droplet)を介しての感染は、どの呼吸器ウイルス感染症について直接には全く証明されていない(never been demonstrated directly)。
空気感染用語は古くなっており、新しいエビデンスによって更新する必要がある
通説1:エアロゾルは直径5μm以下の飛沫である
WHOは5μm以下の飛沫を飛沫核(droplet nucrei)あるいはエアロゾルとしているが、呼吸性飛沫は1μmから100μm以上の広範囲に渡る連続体である。空中に浮遊する粒子サイズのカットオフ値を5μm以下と明確に定めることはできない。なぜなら、排出されるときの勢いや空気の流れ(airflow,気流)の性質(速度、乱流、方向、温度、湿度)に影響されるからである。
これまで飛沫(直径5μm以上の大粒子)とされていたものも、気流によってはエアロゾルとしてふるまう、すなわち1~2m以上遠くへ飛ぶこともありうる。
飛沫とエアロゾルを区別するのに、より理にかなったカットオフ値は100μmである。
この論文では、次のように定義する
飛沫(droplet)は、重力および感染者から吐き出される空気の勢いの影響のもと、地表(あるいは垂直面を含むすべての表面)に落下する粒子である。そして、エアロゾル(aerosol)はサイズあるいは環境の条件によって、浮遊し続ける粒子である。微粒子(particle)という用語は、一般に飛沫/エアロゾルの両者に用いられる。
 青い粒子は飛沫、典型的には直径100μm以上で、発生源から2m以内に重力で落下する。
青い粒子は飛沫、典型的には直径100μm以上で、発生源から2m以内に重力で落下する。
赤い粒子はエアロゾル、典型的には直径100μm未満で空中に長く浮遊するが、空気の動きがしばらく(少なくとも30分)ないなら最終的には地表に落下する。
通説2:5μm以上のすべての粒子は発生源の1~2m以内に落下する
直径5~10μmの吐き出された粒子は、風のない屋内で重力の影響によりゆっくりと地表に落下する。1.5mの高さからでは8~30分かかる。しかしながら、ほとんどの部屋で0.1~0.2m/sの気流があって、これらの粒子が発生源から1~2m以内に落ちるには小さすぎる。1~2m以内に落ちるには、飛沫は50~100μm以上のサイズでなければならない。局所的な乱気流は浮遊時間をさらに延長する。50~100μm以上の飛沫は、排気の噴出状態(くしゃみや咳)では、1~2m以上運ばれることが分かっている。
5~10μm以下の飛沫は2m以上運ばれる。
風のない部屋ではStokesの法則が成り立つ。これによれは、直径約50μmの粒子ですら、1.5mの高さから落下するのに20秒かかり、エアロゾルと考えるべきである。混雑した病棟や診療所では、このサイズの粒子はさらに長時間空中を浮遊し、2m以上飛ぶ。
粒子が空中を浮遊する時間は換気に依存している。病院の換気システムは清浄な空気を供給し、粒子を屋外に排出する。病室が汚染されてないなら、1時間に6回換気(外気、フィルター、他の空気清浄機との併用)で、浮遊時間は10~30分である。1時間に12回換気なら、浮遊時間は5~15分である。換気システムがない病院で、窓やドアが開放されない場合は、浮遊粒子が地上に落下するのに数時間かかる。この場合、距離が保てなかったり、マスク着用がされてないと職員や患者に感染リスクが生じる。
通説3:短い距離で感染するなら、空気感染ではない
1~2mがソーシャルディスタンスとされていて、これ以上の距離で感染したら空気感染の証拠になると考えられているが、1~2m以内でも空気感染は起こりうる。とくに会話時にもエアロゾル感染は重要であり、むしろ主役かもしれない。
感染病原体の吸入はどんな距離でも起こる。むしろ近距離のほうがエアロゾルの濃度が高いので起こりやすいとも言える。喫煙者からタバコの煙が発散されてるのを見るのも一つの例になるだろう。匂いもそうである。ランチにニンニクやアルコールを摂った人の近くに来て、息を吸うと、これを検知する。その人から離れてゆくと、匂いを感じなくなる。しかし、ランチタイムに呼気の匂いを感じるとき、呼気に含まれるウイルスを吸入しているかもしれない。 こんな出会いは典型的には会話の距離(約1m以内)で起こる。このことはエアロゾル動力学の実験やモデリング研究で実証されている。
インフルエンザ研究からも、呼気や会話によって、生きたウイルスが会話の距離を超えて運ばれ、近くの感受性のある人に吸入されることが知られている。 これらのことは感染者から排出された異なるサイズの粒子中のウイルスが1m以内の会話距離を越えて空気感染することを示している。これまで、吸入されたウイルスがCOVID-19を引き起こすという遺伝子型エビデンスはないが、エアロゾル化されたウイルスの吸入以外に、多くのアウトブレイクの原因の説明は困難である。
エアロゾルは感染粒子放出源に近い距離(1m以内)に存在するし、明らかに遠い距離よりもエアロゾル濃度が高い。近距離では、弾道大飛沫から小エアロゾルまで排出粒子のすべてのスペクトラムに曝される。長距離(1~2m以上)で伝播が起こるかどうかは、いくつかのパラメーターに依存している。パラメーターには、発生源で産生される空気感染ウイルス粒子の量、異なる粒子サイズによって運ばれるウイルス粒子の分布、局所環境の気流パターン、ウイルス感染性の減衰率、個々人に感染を引き起こすのに必要な感染用量、少し離れた時の接種量の希釈、新鮮な空気、換気、空気清浄によるタイムリーな(ウイルスの)除去、が含まれる。
長距離(>2m)伝播のリスクは、近距離(<1m)伝播のリスクに比べれば、より少ないかもしれないが、それでも起こるし、著明であると思われる。残念なことに、病原体の長距離伝播イベントは、病原体がすでにコミュニティに広がっていて、様々な距離でウイルスを放出する多くの発生源がある時は、証明が困難である。有名な歴史的な実例は水痘である。水痘の長距離伝播は、コミュニティ流行が全くないドイツの1回のアウトブレイクの時に証明されているだけである。
通説4:基本再生産数R0が麻疹と同じくらい大きくないなら、それは空気感染ではない
基本再生産数R0は一般に、均一に分布しているが、全体的に感受性のある個人からなる集団において、たった一人の初発例(index case)の存在から発生した2次感染者数の平均値と定義されている。
この意見statementの一番の問題は、R0は、感染症がエアロゾル吸入によって伝播されるかどうかとは直接関係がないということである。R0は、一人の感染者と接触した後に、どれだけ多くの人が感染したかということを意味しているが、それは伝播のメカニズムとは無関係である。
いろな微生物が空気を介して撒き散らされるが、必ずしもヒト-ヒト伝播を意味しない。たとえば、ハンタウイルス肺症候群を引き起こすハンタウイルスや炭疽症を引き起こす炭疽菌は動物が感染源であるが、吸入を必要とする。しかし、それらはヒト-ヒト感染しない。それらのR0は0であるが、空気感染疾患と考えられている。
さらに、R0の値は2次感染例を検出する能力があるときのみ正確である。広く空気感染であることが受け入れられているウイルス(麻疹や水痘など)では、感染例の99%以上が独特の皮疹を引き起こすので、症例の正確な検出は比較的容易である。これらは生化学検査なしで診断することができ、2次感染例の同定とリスト化は比較的易しい。結果としてR0の評価はずっと正確である。COVID-19の多くの症例が無症状であるので、R0の評価は非常に難しい。次のステップはRe(実効再生産数)の決定である。これは、曝露集団の一部のみが感染症に感受性があり、その感染症に対して有効なワクチンがあるとき(たとえば、麻疹や水痘)に使用される。
インフルエンザ、SARS-CoV-1、MERSウイルス、RSウイルスなどの、その他のウイルスにも空気感染するという、良いエビデンスが今あり、この"通説破り"の原理をこれらのウイルスにも適用できる。
通説5a:それが空気感染ならば、サージカルマスク(あるいは布製フェイスカバー)は役に立たない
サージカルマスクや手作りマスクは、排出された粒子を制限し、他人が輩出した粒子を防御するのに、いくらかの有効性はある。サージカルマスクは着用した感染者から排出されるウイルスの飛散を3~4倍まで(約67-75%)減少させる。季節性コロナウイルスの場合は100%。
サージカルマスクは、感染者から排出される飛沫やエアロゾルを減少させること(平均6倍)で着用者を守る。
手作りマスクでさえ、入ってくる粒子を2~4倍まで(約50-75%)減少させる。
第一線の医療従事者によるN95マスク使用は推奨されるべきである。N95マスクを長時間着用することに耐えられない人について、より制限の少ないサージカルマスクはなお防御を提供するが、全く有効というわけではないことは認識しておく必要がある。
通説5b:ウイルスはたった100nm(0.1μm)のサイズなので、フィルターやマスクは役に立たない
この通説については、二つのレベルの無理解が考えられる。
第一にHEPAフィルターなどがどのように働くかを知らない。それらは単純な篩(ふるい)として作用するのではない。それらは、固着、遮断、拡散、電気的力の共同で、気流から粒子を物理的に除去する。
最小フィルター効果は直径約0.3μmの粒子に対して起こる。この最も透過性の粒子よりも小さい粒子は、ブラウン運動がそれらを高率にフィルター内の線維に衝突させるので、より大きな有効率で補足される。この制限直径よりも大きな粒子は固着と遮断によって効率的に除去される。
第二に、感染伝播にかかわるウイルスは一般に“裸”ではない。それらは、水分、塩分、蛋白や呼吸分泌物のその他の成分を含む飛沫として、放出される。そして、唾液・粘液性飛沫はウイルスよりもずっと大きい。飛沫やエアロゾルがマスクやフィルター線維にどのくらい補足されるを決定するのは、全体的なサイズである。
HEPAフィルターは、直径0.3μm(300nm)の粒子の99.97%以上捕集できる。排出された唾液性/粘液性飛沫は約0.5μmから始まり、HEPAフィルターで全体的に除去される。じっさい、へパフィルターは、医療施設以外のほとんどの商業ビルの換気システムでは、厳格には必要とされない。医療施設では、手術室、無菌室、検査室、隔離室のような専門領域では、粒子の1回通過捕捉は役に立つ。内臓HEPAフィルターによって空気をろ過する独立型のポータブル空気清浄機は事務室や教室のような非専門領域の一つのオプションである。その性能が、不完全な混合、雑音、通気効果によって制限されるかもしれないが。
通説6:組織培養で増殖しないなら、それは感染性がない
ウイルスの培養はびっくりするほど難しい。そしてそれが、細胞培養でウイルス分離が分子的方法による検出よりも感度が弱い理由である。これが、細胞培養で感染をうまく成功させるのに、1個以上のウイルスを必要とする理由の一つである。例えば、インフルエンザウイルスを使って、Fabianらは、1TCID50(in vitro細胞単層の50%に感染するのに必要なウイルスの量)は約300ゲノムコピーを表している。これはEldenらによる以前の評価100~350コピーと同じくらいであるが、Wetらによる報告650コピーより少ない。
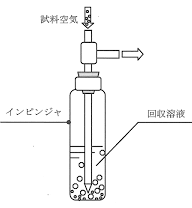 この感度の差は、現在有用な空気採取方法によってさらに増強されている。ほとんどの研究は、空気中のウイルスを液体ウイルス培地の中に吸い込む高速”インピンジャー”を使う。しかしながら、これらの空気採取装置は高度剪断力と、空気-液体接触面における活発な混合(それらはウイルス表面蛋白を傷害し、培養での増殖を止める)を生成する。これに反して、ヒトの自然な呼気吸気流の速さはずっと遅く、ウイルスに対して剪断圧力を起こすことは少ない。明らかに空気採取方法は、吸入によるヒトの呼吸器感染症を引き起こすメカニズムを正確に再現しない。
この感度の差は、現在有用な空気採取方法によってさらに増強されている。ほとんどの研究は、空気中のウイルスを液体ウイルス培地の中に吸い込む高速”インピンジャー”を使う。しかしながら、これらの空気採取装置は高度剪断力と、空気-液体接触面における活発な混合(それらはウイルス表面蛋白を傷害し、培養での増殖を止める)を生成する。これに反して、ヒトの自然な呼気吸気流の速さはずっと遅く、ウイルスに対して剪断圧力を起こすことは少ない。明らかに空気採取方法は、吸入によるヒトの呼吸器感染症を引き起こすメカニズムを正確に再現しない。
結果として、空気検体中の生きたウイルスを検出することができなかったからといって、分子的方法でウイルスRNAが検出された検体の生きたウイルスの不在を必ずしも証明するわけではない。空気検体にウイルスRNAを見つけることは、生きたウイルスの不在ではなく存在をより示唆するらしいと説明すべきである。有効な感染制御を強化する予防的原則のように。
SARS-Co-2には、二つの異なる研究グループが最近病室のエアロゾル検体に感染性SARS-Co-2の存在を示した。上記に述べられた理由について、これらの研究は他者の吸入によって得られる生きた空気媒介ウイルスの量を過小評価しているようだ。
結論
この総説は、ウイルスの空気伝播を支持する科学周辺のいくつかの一般的な通説を明らかにし、一掃するために企画された。示された通説は、呼吸性飛沫がいかにして産生され飛散するか、いかにして二次感染例は容易に検出できるか(あるいは、できないか)、適切な感染防御策はいかにして伝播リスクに影響するかについて、物理的、疫学的、ウイルス学的原則が考慮されれば、容易に棄却される。空気媒介ウイルスの吸入によるSARS-Co-2の存在と伝播性を支持するエビデンスは増大している。小さな空気感染粒子への曝露はSARS-Co-2感染を、より広く認識されている大飛沫粒子を介して、あるいは感染者や汚染表面との直接接触による感染と同様に(あるいはよりいっそう)起こしやすい。SARS-Co-2伝播のいくつかの説明と論拠は、他の呼吸器ウイルスにも適用できる。しかし、これは、それら特定のウイルスに有用な研究の数とタイプを考慮すべきである。
一般の人々と同様に、医療施設の感染対策担当者にとって、これは何を意味するのか?個人防護具の明らかな利点とは別に、今あるエビデンスは、屋内の感染リスクを減らす全体的な戦略の一部として、空気伝播をターゲットとする技術的制御を保証するのに十分強力である。これらには十分で効果的な換気(たぶん粒子ろ過と空気消毒によって強化される)そして、空気を再循環あるいは混合するシステムを採用しないことが含まれる。温度の快適さと安全を考慮して、窓を開けることは、浮遊するウイルス粒子による感染リスクを減らすことを目指して、見かけ以上のものを提供する。
医療施設や社会の閉鎖室内環境(公共交通を含む)において過密を制御する方法は、また関連性がある。大きなリフォームや出費なしに容易に実行できる、家庭や病院における感染性空気媒介粒子を希釈することを目的とした費用対効果のよい様々な方法がある。これらは、COVID-19のリスクをもっと減らすのに必要なエビデンスが次の年月に求められるように、すべての人を防御するのに役に立つであろう。通説を棄却し、ウイルス伝播の科学を書き直す時である。